
52岁李先生只是普通感冒 为何突然晕厥、上肢抽搐要住进ICU?


独家抢先看
重症医学科的电话总是格外刺耳,因为每一次响起,都可能意味着一场生死抢救......值班王米医生语气紧迫:“高度怀疑暴发性心肌炎,多脏器功能衰竭,请做好抢救准备,备ECMO(体外膜肺氧合)。”李晨辉医生心里一紧。作为一名ICU医生,他很清楚“暴发性心肌炎合并多脏器衰竭”意味着什么——死亡率高达90%。他立刻向耿晓英主任汇报,团队迅速进入战斗状态,一场与死神的赛跑,就此开始。
一场看似普通的感冒 何以急转直下?
52岁的李先生(化名)起初只是发烧、肌肉酸痛、恶心呕吐,以为是普通感冒,便在附近诊所开了药。然而服药后症状并未缓解,还突然晕厥,伴双上肢抽搐。苏醒后,家人意识到情况严重,立即拨打120送至我院急诊。

急诊心电图提示:三度房室传导阻滞,最慢心率仅37次/分。急诊医生迅速给予阿托品、异丙肾上腺素等药物提升心率,并请心内科急会诊。随后患者被收入病房,紧急进行临时起搏器植入术,术后予营养心肌、利尿等对症支持。
但病情仍在急转直下,患者持续无尿,迅速出现心源性休克,胸闷气短不断加重。血气分析显示严重酸中毒,乳酸高达10.10mmol/L(正常值<2mmol/L)。考虑为暴发性心肌炎并发多脏器功能衰竭,当日下午紧急转入ICU。
暴发性心肌炎是心肌炎中最危重的类型,起病急骤、进展迅猛,常因严重心律失常、心源性休克、急性心力衰竭导致多脏器衰竭(如肝、肾、肺、脑等)。
肝、肾、凝血功能全线告急!
ICU团队早已严阵以待。患者因严重心衰被迫高卧位,血压靠升压药勉强维持,呼吸急促,四肢湿冷。耿晓英主任立即指挥抢救,一番紧张操作后,患者生命体征暂趋平稳。但没人敢放松——床旁超声显示,心脏仅微弱搏动,随时可能停跳。支伟伟副主任医师与李晨辉主治医师迅速建立血管通路,ECMO顺利转机,患者血压逐渐稳定,乳酸值回落。那一刻,所有人暂时松了一口气......
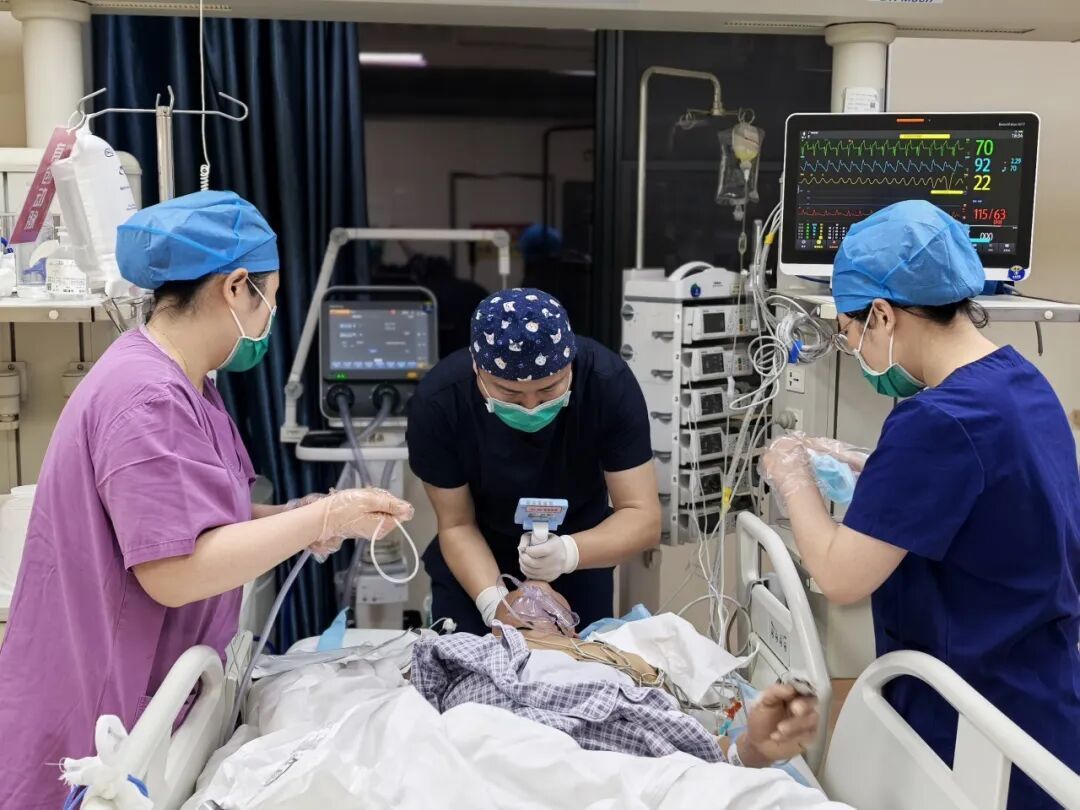
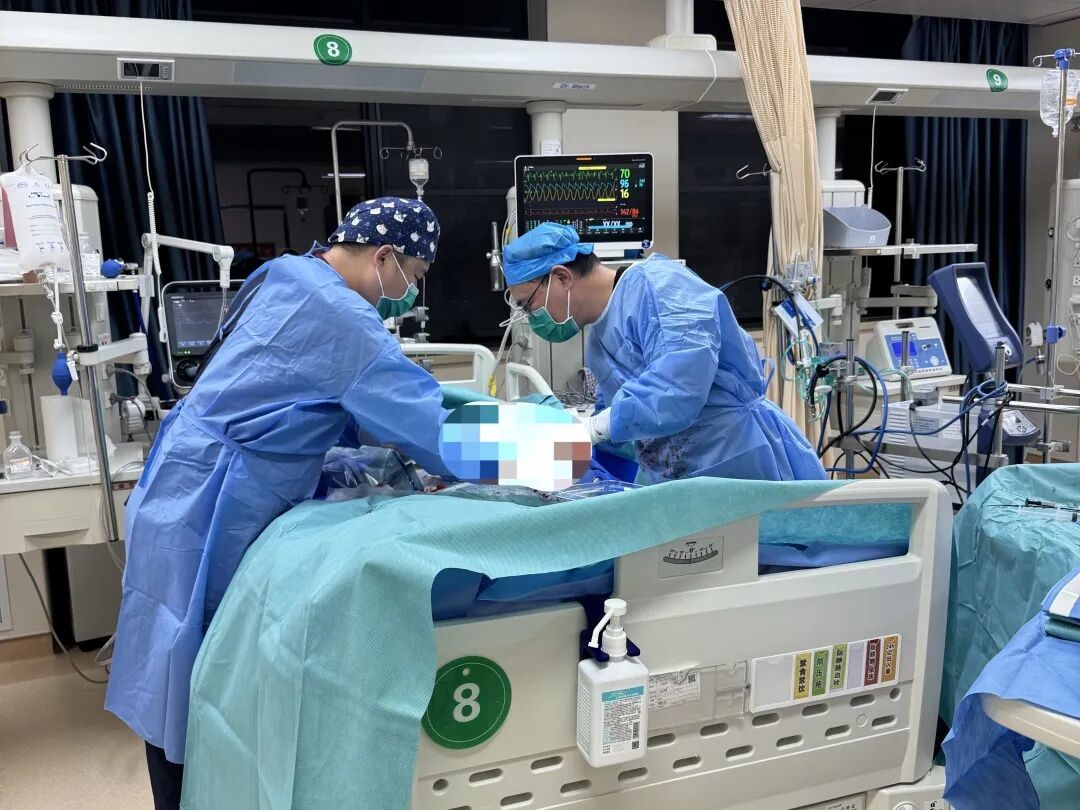
然而,危机并未解除,回报的化验单上满是危急值:肝、肾、凝血功能全线告急。团队立即制定相应治疗对策。因患者合并肾衰竭、持续无尿,又启动了床旁CRRT(连续性肾脏替代治疗)。此时患者身上已有深静脉置管、临时起搏器与ECMO多条生命通路。为减少创伤、降低感染风险,在耿晓英主任指导下,团队将CRRT管路与ECMO串联,这在技术上挑战极大,管理难度陡增。
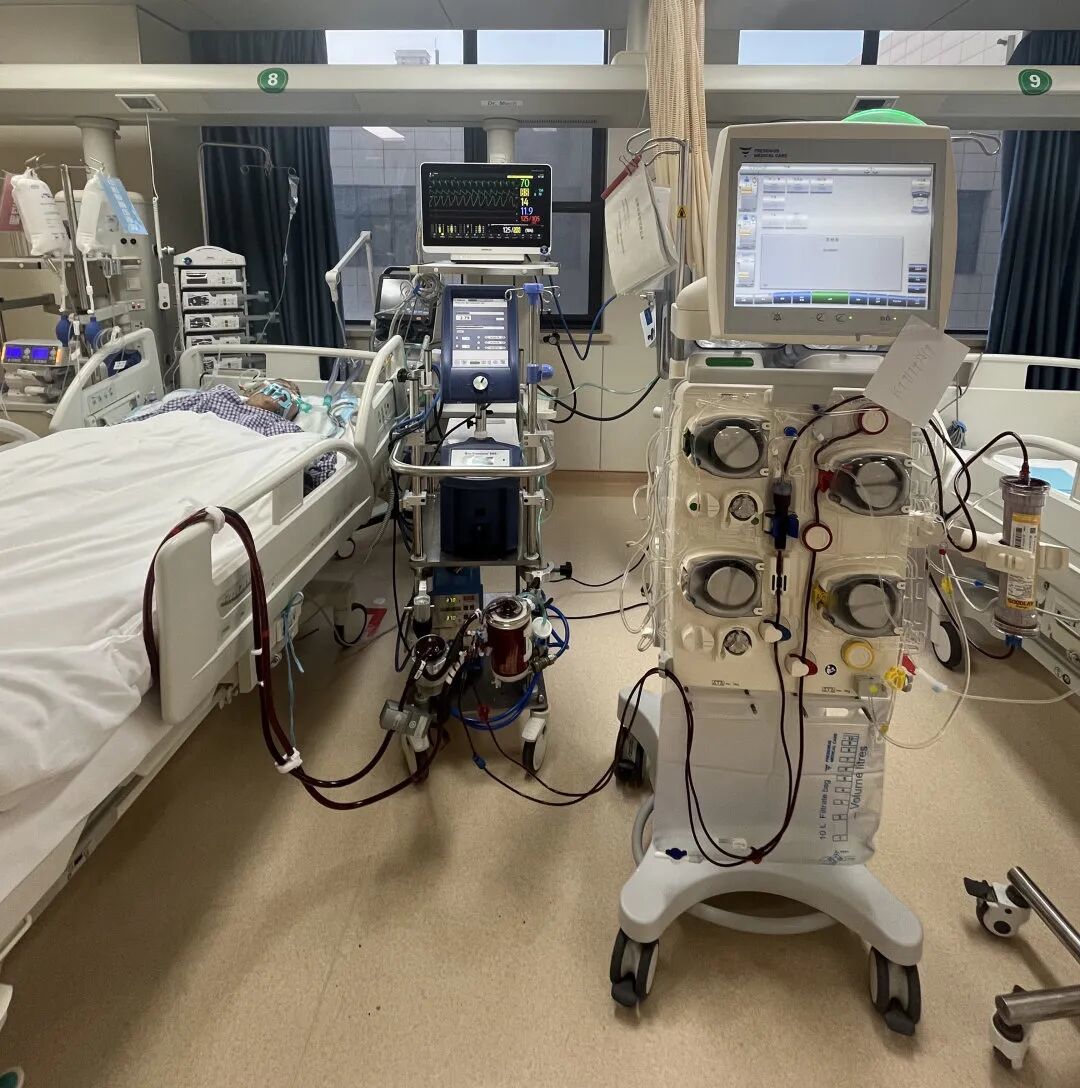
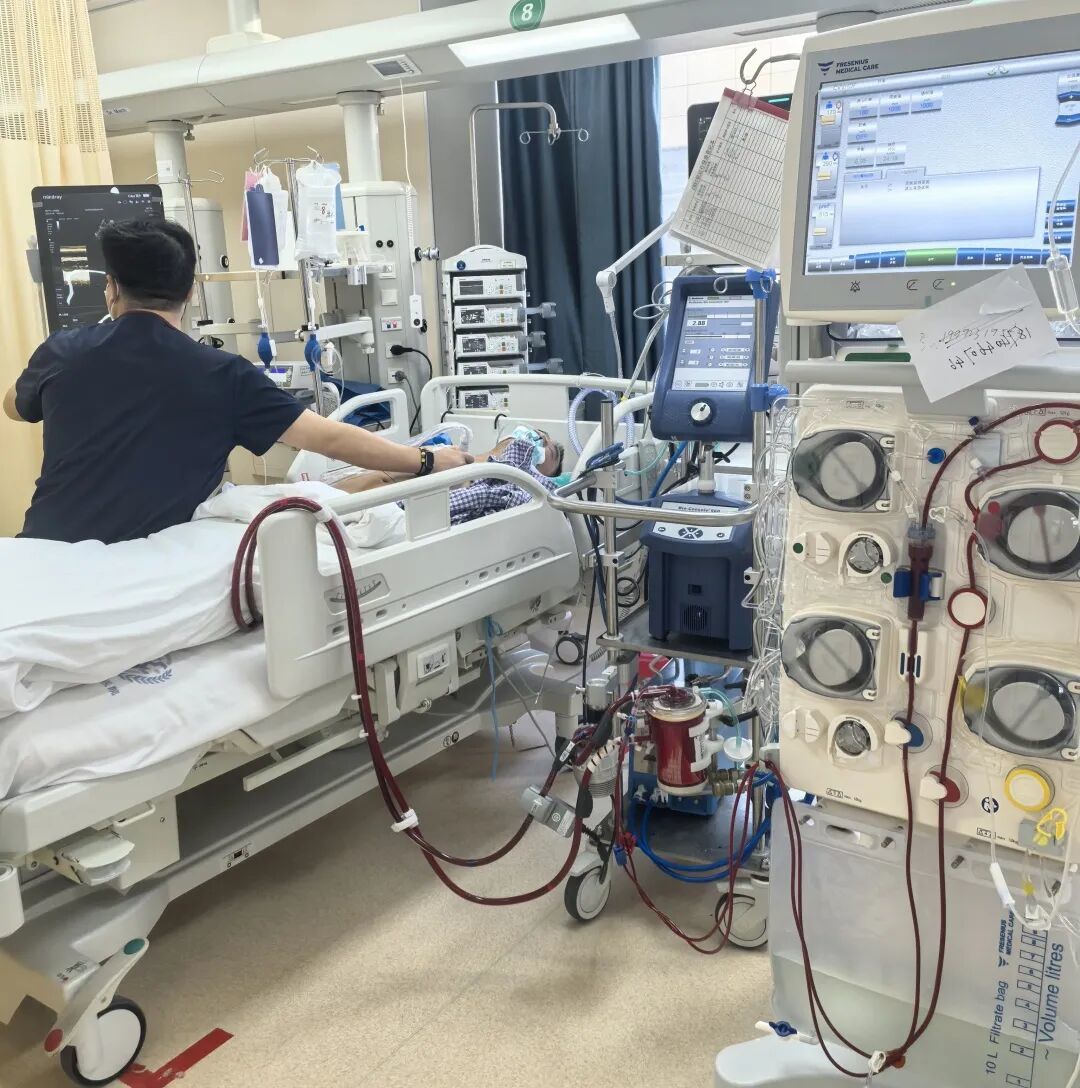
上机只是闯关的开始,后续管理更是如履薄冰:医护人员必须密切监测管路位置、凝血功能、肢体灌注及各脏器状态,反复通过超声评估心功能与容量,动态调整ECMO、呼吸机、CRRT参数,并在出血与血栓之间小心平衡……在24小时不间断的守护下,李先生的心脏终于渐渐恢复跳动。第5天成功撤机,第8天脱离呼吸机,生命体征趋于平稳。
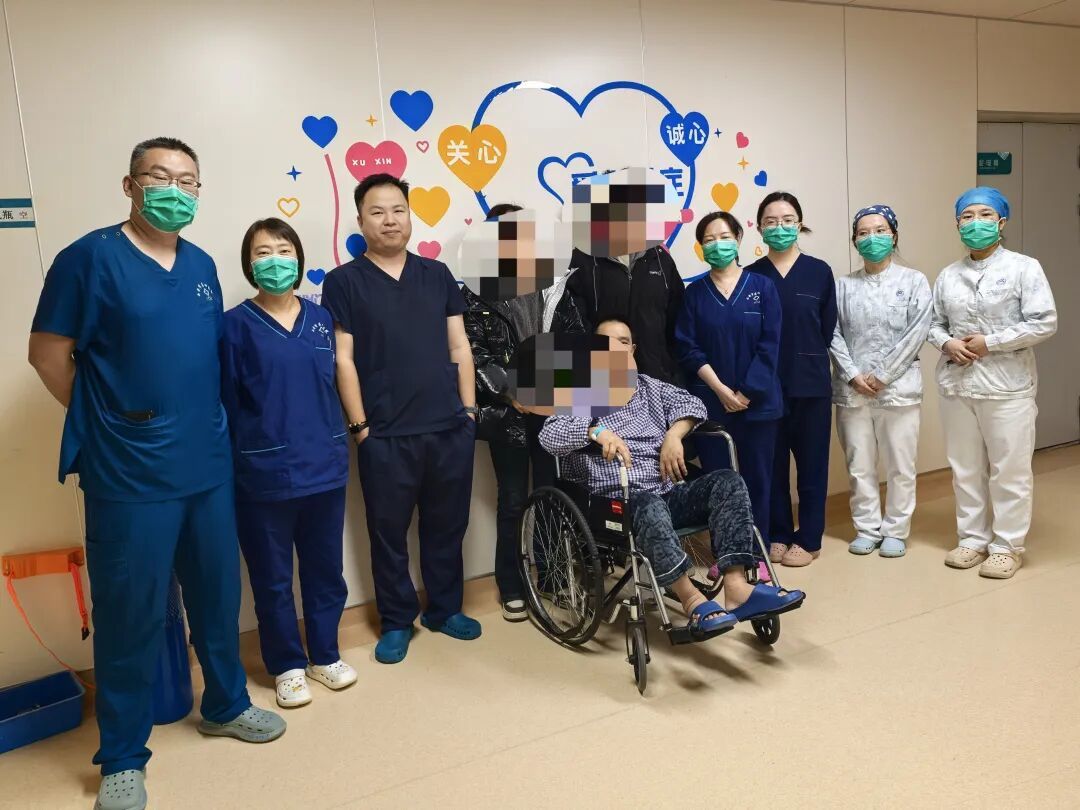
历经十余天抢救,患者与家属在ICU相见时泪眼相望。笑容浮现的那一刻,我们深深感受到:一切努力都值得,所有付出都有了意义。由于合并多脏器衰竭,李先生后续仍在ICU接受系统治疗与康复。虽然肾功能恢复较慢,转至肾内科专科治疗后,最终顺利出院。不久后,患者与家属送来锦旗,紧握我们的手说:“真不知怎么感谢,你们太厉害了,是从死神手里抢人!”

感冒无小事 这些症状立即就医!
暴发性心肌炎早期症状常与感冒相似,极易被忽视。若感冒后出现以下情况,务必警惕:感冒1-3周后,持续乏力、头晕、心慌,连走路都感到劳累;胸闷、胸痛,或感觉心跳过快、过慢、不规律;恶心、呕吐、腹痛,伴面色苍白、手脚发凉;轻微活动即呼吸困难,平卧时加重。
应对原则:立即休息:一旦怀疑心肌炎,应停止一切体力活动,保证心脏充分静养。迅速就医:勿自行服药拖延,应尽快至急诊或心内科就诊,通过心电图、心肌酶等检查及早明确。避免诱因:感冒期间严禁熬夜、剧烈运动、饮酒,这些行为会显著增加心肌炎风险。
稿件来源:西安市人民医院 西安市第四医院






